Die Interventionen
Hallux Valgus
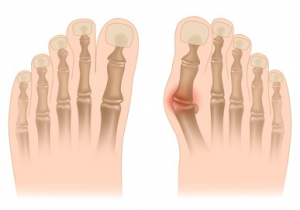
Die häufigste Deformität ist der HALLUX VALGUS (umgangssprachlich als „Frostbeule“ bezeichnet). Sie betrifft den ersten Strahl des Fußes, bei dem die Phalangen nach außen und der erste Mittelfußknochen nach innen abweichen.

Hallux Rigidus
Hallux rigidus ist die Bezeichnung für die primäre Arthrose des ersten Metatarsophalangealgelenks sowie zwischen dem Kopf des ersten Mittelfußknochens und seinen Sesambeinen.
Hallux Valgus
Die häufigste Deformität ist der HALLUX VALGUS (umgangssprachlich als „Frostbeule“ bezeichnet). Sie betrifft den ersten Strahl des Fußes, bei dem die Phalangen nach außen und der erste Mittelfußknochen (der lange Knochen am inneren Rand des Fußes) nach innen abweichen.
Hüfte
Mit der Abnutzung der Hüfte gehen häufig eine Einschränkung des Gelenkumfangs (Steifheit) und vor allem Schmerzen einher.
Knie
Your content goes here. Edit or remove this text inline or in the module Content settings. You can also style every aspect of this content in the module Design settings and even apply custom CSS to this text in the module Advanced settings.
Hallux Valgus
In Kürze
Es handelt sich um eine Deformierung des großen Zehs, die oft als "Ballenzeh" bezeichnet wird und eine schmerzhafte Beule an der Seite des Fußes verursachen kann. Unbehandelt kann diese Deformierung zu weiteren Schmerzen führen und die anderen Zehen in Mitleidenschaft ziehen.
Ursachen
Der Hallux valgus wird häufig mit Erbfaktoren, dem Tragen ungeeigneter Schuhe oder dem Alterungsprozess in Verbindung gebracht. Manchmal sind auch ein Trauma oder bestimmte Krankheiten dafür verantwortlich.
Intervention
Die Korrektur erfolgt durch einen kleinen Einschnitt, der eine schnelle Erholung und unauffällige Narben ermöglicht.
Wiederherstellen
Nach einem kurzen Krankenhausaufenthalt wird etwa drei Wochen lang ein Verband getragen, um die Korrektur zu gewährleisten. Das Gehen wird allmählich wieder aufgenommen.
Hallux Valgus
Worum geht es?
La déformation la plus fréquente est l’HALLUX VALGUS (communément appelé «l’oignon»). Elle concerne le premier rayon du pied dont les phalanges sont déviées vers l’extérieur et dont le premier métatarsien (os long du bord interne du pied) est dévié vers l’intérieur.
Diese Abweichung ist für eine allmähliche Ausrenkung des Metatarsophalangealgelenks verantwortlich. Der Kopf des ersten Mittelfußknochens wird subkutan, wodurch der Eindruck einer "wachsenden Beule" entsteht, deren Volumen durch eine häufig auftretende Bursitis (subkutane Entzündung) noch vergrößert wird. Diese Deformierung ist verantwortlich fürDie meisten Menschen leiden unter Schmerzen am Innenrand des Fußes beim Gehen und unter Schuhverformungen.
Wenn die Verformung nicht behandelt wird, kommt es häufig zu METATARSALGIE die die Folge einer plantaren Überlastung der Köpfe der lateralen Metatarsalia (lange Fußknochen) sind, weil diese im Verhältnis zum ersten Strahl zu lang sind.
Ein fortgeschrittener Hallux valgus geht häufig mit einer Beeinträchtigung der lateralen Zehen einher in Form von PHALANGEALKRALLEN.
Wenn keine regelmäßige Fußpflege stattfindet, entstehen DURILLONS(Hautverdickung) an den Zehen aufgrund eines dorsalen Konflikts beim Anziehen oder plantare Schwielen unter den Metatarsalköpfen aufgrund von Überbelastung.
Wenn die Deformitäten nur wenig Beschwerden verursachen, können sie durch geeignetes Schuhwerk in Verbindung mit maßgefertigten Einlagen behandelt werden. Diese Maßnahmen haben jedoch keine heilende, sondern nur eine symptomatische Wirkung, d. h. sie können die Schmerzen verringern, aber die langfristige Entwicklung hin zu einer Verschlimmerung weder unterdrücken noch aufhalten.
Wenn sich die Verformungen beschleunigen und beim Gehen hinderlich werden oder den Schuh verformen, können sie operativ korrigiert werden.
Es gibt viele verschiedene chirurgische Techniken. Sie beruhen alle auf Eingriffen, die hauptsächlich am Knochen vorgenommen werden (OSTEOTOMIEN), sondern auch Gesten an den Bändern und Sehnen (Weichteile).
Die Ursachen der Krankheit
Mehrere Faktoren können sich überlagern.
Am häufigsten ist das weibliche Geschlecht betroffen. Es werden auch genetische Faktoren genannt, so dass es einen erblichen Anteil gibt. Diese Vererbung zeigt sich nicht durch eine Deformierung von Geburt an, sondern durch die Veranlagung zu bestimmten "Morphotypen" von Füßen, die sich potenziell verformen können. Dabei handelt es sich um sogenannte "ägyptische" oder "griechische" Vorfüße, bei denen der große Zeh im Vergleich zu seinem Nachbarn jeweils zu lang oder zu kurz ist. Dazu kann eine Verformung des Fußgewölbes beim Plattfuß oder sogar des Knöchels und des Knies beim "Valgus" kommen.
Die Art des Schuhwerks wirkt wie ein Katalysator und beschleunigt die Deformierung. Schlecht sitzende Schuhe, vor allem mit hohen Absätzen und engen "Zehen", tragen zu einem früheren Auftreten der Krankheit bei. Manchmal kann ein Trauma (Verstauchung, Verrenkung, Bruch des Fußes) eine bis dahin gut tolerierte Deformierung offenbaren.
Manchmal kann eine neurologische oder rheumatologische Erkrankung verantwortlich.
Mit zunehmendem Alter werden die Bänder schließlich elastischer und lange tolerierte Verformungen nehmen zu, manchmal plötzlich und innerhalb weniger Monate. Diese Phänomene treten bei Frauen oft gleichzeitig mit der Menopause auf, aber auch bei Männern in höherem Alter. Trotz all dieser Ursachen lässt sich manchmal kein eindeutiger Grund für das Auftreten einer Deformierung finden.
Worin besteht die Operation?
Die Operation wird per Technik durchgeführt minimal-invasiv wird als perkutan bezeichnet. Das bedeutet, dass alle chirurgischen Eingriffe durch die Haut durchgeführt werden, ohne sie zu "öffnen". Die Hautbarriere wird jedoch durchbrochen, und zwar um die Breite der Instrumente, die für Eingriffe am Knochen oder an den Weichteilen (Fräsen, Klingen) erforderlich sind. So sind die Narben meist weniger als 5 mm lang.
Der Chirurg orientiert sich mithilfe eines Röntgengeräts, mit dem er während der Operation Röntgenbilder anfertigen kann. So weiß er, an welcher Stelle er eine Osteotomie vornehmen oder eine Fehlstellung korrigieren wird.
Die perkutane Chirurgie hat viele Vorteile. Neben dem der keine großen Narben erzeugenSie ermöglichtGewebeablösungen zu vermeiden extensiv genutzt werden. Die Technik ermöglicht ohne Hardware auskommen Osteosynthesematerial (Schrauben, Stifte, Klammern, Platten...) zur Fixierung der Osteotomien und ermöglicht somit, dass keine Fremdkörper im Fuß verbleiben. Auf diese Weise wird das Infektionsrisiko verringert. Schließlich dient das Knochenmehl, das bei den Osteotomien anfällt, als natürliches Pfropfreis Ihrem eigenen Körper dabei helfen, schneller einen Knochenschwielen die den Knochen nach der Korrektur verfestigen oder "härten" wird.
Es gibt offene Techniken, bei denen jedoch Material zur Fixierung des Knochens verwendet werden muss. Es gibt auch Hybridtechniken, bei denen Schrauben durch kleine Einschnitte eingeführt werden. Diese anderen Techniken haben ihre Vor- und Nachteile. Jeder Chirurg wendet die Technik an, die er am besten beherrscht und die er erlernt oder im Einklang mit dem Stand der Wissenschaft weiterentwickelt hat.
der Krankenhausaufenthalt
Sie werden meist im Rahmen einer ambulanten Operation ins Krankenhaus eingeliefert. Ein konventioneller Krankenhausaufenthalt ist auch möglich, wenn das medizinisch-soziale Umfeld dies erfordert. Die Anästhesie kann spinal (wie eine Periduralanästhesie), allgemein oder regional sein. Die Entscheidung wird gemeinsam mit Ihnen bei der präoperativen Beratung durch den Anästhesisten getroffen.
Nach Abschluss des Eingriffs kehren Sie nach einer mehr oder weniger kurzen Überwachung im Aufwachraum in Ihr Zimmer zurück. Dort wird Ihnen erklärt, wie Sie mit dem Entlastungsschuh laufen müssen und wie Sie die Kryotherapiebeutel verwenden, die sehr wirksam gegen Schmerzen und Schwellungen sind.
Sie gehen nach Hause (in Begleitung eines Angehörigen oder mit dem Taxi/Ambulanz, wenn Sie niemand abholen kann) mit dem Verband, den Ihr Chirurg im Operationssaal angelegt hat. Dieser Verband ist trocken zu halten, nicht zu verändernbis etwa zum 21. Tag nach der Operation. Eine beidseitige Operation in einem Schritt sollte vermieden werden, da sie das Management der Selbstständigkeit und der Schmerzen erschwert und das Risiko einer Phlebitis erhöht. Sie ist jedoch möglich, wenn ein Abstand von 2 bis 3 Wochen zwischen den beiden Seiten eingehalten wird.
Was sind die Nachwirkungen der Operation?
Da es kein Material zur Fixierung von Osteotomien gibt, spielt der Verband eine entscheidende Rolle. Er wird von Ihrem Chirurgen im Operationssaal angelegt. Der Verband fixiert die Zehen in einer Korrekturposition, die durch die Verbandsstreifen vorgegeben ist, bis der Knochenkallus entsteht.
Der Verband muss daher in den ersten drei Wochen nicht abgenommen werden. Er wird von einer Krankenschwester zu Hause um den 21. postoperativen Tag herum abgenommen, einige Tage vor der Kontrolluntersuchung, die in der Regel nach einem Monat stattfindet.
Die Kompression der Osteotomien durch den Verband kann den Anschein einer Überkorrektur oder von strangulierten Zehen erwecken. Dieses Aussehen kann vor allem beim Entfernen des Verbands zu Hause beeindruckend wirken. Keine Sorge, das ist normal und gewollt, insbesondere die Spreizung des großen Zehs, die, wenn sie anfänglich unzureichend ist, zu einem frühen Rezidiv führen kann. Dies ist kein Grund zur Beunruhigung, sondern normalisiert sich nach der Entwöhnung von Verband und medizinischen Schuhen in der 6. postoperativen Woche.
Die Stütze wird in den ersten vier Wochen durch einen Schuh mit steifer Sohle geschützt. Für das Tragen dieses Schuhs sind in der Regel keine Gehstöcke erforderlich, aber sie werden Ihnen verschrieben, damit Sie sich bei Bedarf sicher nach Hause bewegen können. Der Schuh wird Ihnen bereits bei der Planung der Operation verschrieben, sodass Sie in der Woche vor der Operation üben können, ihn anzuziehen und zu Hause zu tragen.
In der postoperativen Phase, es wird empfohlen, zwischen Gehen und Hochlagern abzuwechseln des operierten Fußes so oft wie möglich (Fuß auf einem Kissen im Bett, Fuß auf einem Stuhl beim Sitzen, Fuß auf der Rückbank im Auto ...), wobei das Knie gestreckt sein sollte. Denn wenn der Fuß nach unten zeigt oder das Knie über einen längeren Zeitraum gebeugt ist, führt dies zu einer Schwellung, die die Schmerzen verstärken und den Verband zu eng werden lassen kann. Der operierte Fuß sollte regelmäßig 5 bis 10 Minuten pro halbe Stunde belastet werden. Dies stimuliert den Knochen für eine bessere Konsolidierung, verringert aber auch das Risiko einer Phlebitis und ermöglicht es Ihnen, selbstständig zu bleiben, sogar beim Treppensteigen.
Für die ersten 14 Tage nach der Operation wird routinemäßig eine gerinnungshemmende Behandlung verschrieben, um das Auftreten einer Phlebitis zu verhindern.
Ab der fünften Woche kann meist wieder frei in die Schuhe geschlüpft werden. Die Wiederaufnahme des Gehens erfolgt schrittweise, da das Anziehen der Schuhe aufgrund der von Patient zu Patient unterschiedlichen Schwellung nicht immer sofort möglich ist. Es werden Übungen zur Selbstrehabilitation angeboten, eventuell in Kombination mit Krankengymnastik.
Die Schwellung kann sich nach dem Abnehmen des Verbands verstärken, dann werden Ihnen Kompressionsstrümpfe vorgeschlagen. Um ein teilweises Wiederauftreten der Deformität zu vermeiden, wenn Sie wieder Schuhe tragen (die anfangs zwangsläufig zu eng sind), wird Ihnen vorgeschlagen, mehrere Wochen lang einen Zehenspreizer zu tragen.
Die Wiederaufnahme der Arbeit hängt vom Ausmaß der zu korrigierenden Deformität und von Ihrem Beruf ab. Sie erfolgt in der Regel zwischen 1 und 2 Monaten nach dem Eingriff. Solange Sie den medizinischen Schuh tragen, sollten Sie nicht Auto fahren, da die Sohle steif und der Verband dick ist. Nach der Entfernung des Verbands können Sie eventuell einen weichen, lockeren Schuh anziehen, wenn Sie am Steuer sitzen; der Schuh sollte jedoch bis zum Ende der vierten postoperativen Woche zum Gehen anbehalten werden.
Wenn die Schwellung nach der Operation abgeklungen ist, wird Ihnen ein Paar Einlagen verschrieben, damit der Fuß wieder gleichmäßig aufliegt, bis die natürliche Fußstellung wiederhergestellt ist. Die Einlagen werden in der Regel ein Jahr lang nach der Operation getragen.
FAQ
Die Infektion des Fußes
Eine Infektion des Fußes ist mit dem Aufkommen perkutaner Techniken selten geworden. Das Risiko ist jedoch erhöht, wenn andere Begleiterkrankungen wie Diabetes oder Arteriitis vorliegen. Auch Tabakkonsum ist ein zusätzlicher Risikofaktor.
Die Phlebitis
Die Phlebitis wird durch die blutgerinnungshemmende Behandlung verhindert. Sie muss bei Auftreten von Wadenschmerzen durch einen Doppler-Ultraschall festgestellt werden, den Ihnen Ihr Hausarzt oder Ihr Chirurg gegebenenfalls verschreiben wird.
Die sekundäre Verschiebung von Osteotomien.
Da es keine Fixierung durch Material gibt, können die Nichteinhaltung des medizinischen Schuhs, eine frühzeitige Entfernung (vor 20 Tagen) oder übermäßiges Gehen zu dieser Komplikation führen. Bei einer starken Verschiebung kann dies das Endergebnis gefährden.
Algodystrophie
Steifheit der Zehen
Wenn die Fehlstellungen sehr stark waren oder lange zurückliegen, kann die Flexibilität der Zehen durch den Eingriff nicht wiederhergestellt werden. Bei einigen Zehenkrallen sind Sehnenverlängerungen oder im Gegenteil knöcherne Verkürzungen eines Fingerglieds erforderlich, die eine geringere Beweglichkeit zur Folge haben. Solange die Schwellung der Fußsohle anhält, ist es recht häufig, dass einige Zehen bei der Wiederbelastung den Boden nicht berühren. Ihr Chirurg wird Ihnen bei festgestellten Beschwerden eine geeignete Rehabilitation vorschlagen.
Parästhesien
Das Ödem
Das Wiederauftreten der Fehlstellung
Das Auftreten weiterer Verformungen
Osteoarthritis
Übermäßige Korrektur
Die Zehennekrose
Der Tod
Diese Liste von Komplikationen soll Sie informieren und nicht ängstigen. Ihr Chirurg ist ein Fachmann, der Ihnen eine Operation vorschlägt, um eine Missbildung zu behandeln. Er wägt gemeinsam mit Ihnen die Risiken und Vorteile eines Eingriffs ab und Sie haben immer die Freiheit, diesen zu akzeptieren oder abzulehnen. Die Nachsorge nach der Operation ermöglicht es, solche Komplikationen zu erkennen und Ihnen gegebenenfalls eine angemessene Behandlung vorzuschlagen.
Das ästhetische Ergebnis kann manchmal enttäuschend erscheinen, aber das Ziel dieser Operation ist nicht ästhetisch, sondern funktionell. Das Hauptziel der Operation besteht darin, den Fuß besser beschuhbar und schmerzfrei zu machen und zu verhindern, dass sich die Deformität zu extremen Situationen entwickelt, die ab einem bestimmten Alter nicht mehr durch eine konservative Chirurgie behandelt werden können.
Die Fußchirurgie ist ein komplexes Fachgebiet, das umso komplexer ist, je älter und vielfältiger die Deformitäten sind. Manchmal sind mehrere Eingriffe über einen längeren Zeitraum erforderlich, bevor ein zufriedenstellendes Ergebnis erzielt werden kann.
Beratung
Vereinbaren Sie einen Termin mit dem
Dr. Paul MIELCAREK
Termin Vereinbaren
Sie können direkt auf Docolib über die Seite Kontakt einen Termin mit dem Arzt vereinbaren.
In der Telekonsultation
Vereinbaren Sie auf Consulib einen Termin für eine Telekonsultation mit Dr. Paul Mielcarek.
Im Kabinett
5 Rue de la Coopérative, HALL 1, 67000 Strasbourg, empfängt Sie montags bis freitags von 8 bis 12 Uhr und von 14 bis 18 Uhr.




